Przez lata komunikat był prosty: HPV = rak szyjki macicy, więc szczepienie „dla dziewczynek”. Dziś obraz jest pełniejszy. W 2024 roku na ASCO pokazano analizę 3,4 mln pacjentów, w której zaszczepieni mężczyźni mieli istotnie niższe ryzyko nowotworów HPV-zależnych (OR = 0,46), a kobiety również istotnie niższe (OR = 0,73). To nie kończy dyskusji, ale bardzo ją porządkuje: HPV to profilaktyka nowotworów u obu płci.
Szybka odpowiedź
Szczepienie HPV zmniejsza ryzyko nowotworów związanych z wirusem u kobiet i mężczyzn, a korzyść zależy od wieku i wcześniejszej ekspozycji. Najlepszy efekt daje pełny schemat dawek zgodnie z zaleceniem lekarza. Jeśli odkładasz decyzję po 50-tce, omów indywidualny bilans korzyści i ryzyka podczas jednej wizyty.
Kluczowe wnioski
Kluczowe wnioski
- Najważniejsze: Przez lata komunikat był prosty: HPV = rak szyjki macicy, więc szczepienie „dla dziewczynek”.
- W artykule znajdziesz konkrety o: Czym jest HPV i dlaczego to nie jest temat jednej płci.
- Drugi kluczowy temat: ASCO 2024: 3,4 mln pacjentów i konkretne liczby.
Czym jest HPV i dlaczego to nie jest temat jednej płci?
HPV (human papillomavirus) to duża grupa wirusów. Część typów ma niski potencjał onkogenny, a część — wysoki. NCI i CDC podkreślają, że HPV może prowadzić do nowotworów szyjki macicy, odbytu, prącia, sromu, pochwy i części ustnej gardła. U mężczyzn najczęstszym nowotworem HPV-zależnym jest właśnie rak części ustnej gardła.
Z perspektywy zdrowia publicznego skala jest duża: CDC raportuje dziesiątki tysięcy nowotworów rocznie w lokalizacjach związanych z HPV w USA, a znacząca część z nich jest HPV-attributable (przypisywalna HPV). To znaczy, że profilaktyka pierwotna — w tym szczepienie — ma realny potencjał zmniejszania ryzyka nowotworów po wielu latach.
Ciekawostka: Zakażenie HPV najczęściej nie daje objawów i zwykle wygasa samoistnie. Problemem są infekcje przetrwałe, które po latach mogą prowadzić do zmian przednowotworowych i nowotworów.
Najważniejsza zmiana myślenia
HPV nie dotyczy jednej płci. Dziś mówimy o profilaktyce nowotworów HPV-zależnych u kobiet i mężczyzn, a nie tylko o raku szyjki macicy.
Źródła: CDC (cancers linked with HPV), NCI (HPV and cancer)
ASCO 2024: 3,4 mln pacjentów i konkretne liczby?
W badaniu retrospektywnym prezentowanym na ASCO 2024 (dane TriNetX) porównano osoby zaszczepione i niezaszczepione. Po dopasowaniu grup (m. in. wiek, BMI, palenie) uzyskano sygnał ochronny dla obu płci. U mężczyzn OR dla nowotworów HPV-zależnych wyniósł 0,46 (czyli około 54% niższe szanse), a u kobiet OR 0,73 (około 27% niższe szanse). U mężczyzn istotna część efektu dotyczyła nowotworów głowy i szyi.
Ważne: to badanie obserwacyjne, nie randomizowane. Dlatego mówi o silnym związku i realnym efekcie populacyjnym, ale nie zastępuje całkowicie klasycznych badań interwencyjnych. Mimo to skala próby jest imponująca i dobrze uzupełnia wcześniejsze dane o skuteczności programów szczepień.
Mit vs. rzeczywistość:MIT: „Szczepionka HPV ma znaczenie głównie dla kobiet”. FAKT: Najnowsze dane pokazują ochronę także u mężczyzn, dlatego wiele krajów prowadzi programy neutralne płciowo.
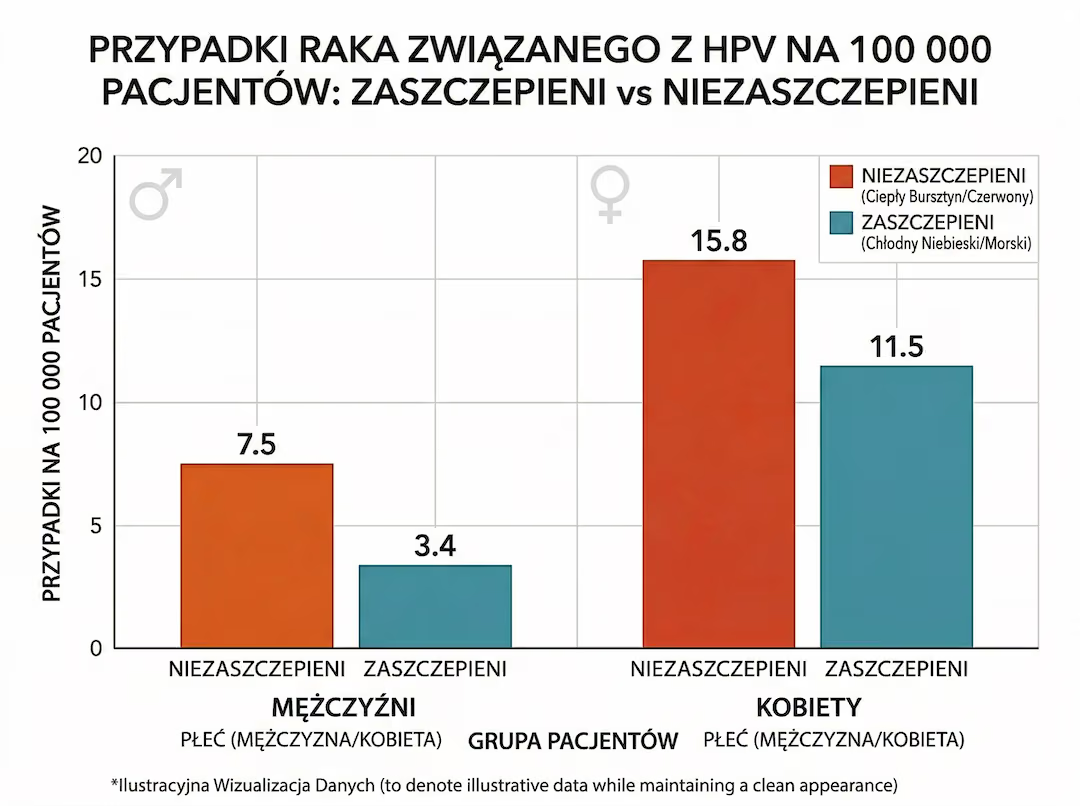
Jak czytać liczby z ASCO
Mężczyźni: OR = 0,46 (około 54% niższe szanse). Kobiety: OR = 0,73 (około 27% niższe szanse). To właśnie tę parę liczb warto zapamiętać — bez mieszania wartości 27% i 36%.
Źródła: ASCO Post 2024 + abstract 10507
Co pokazują dane populacyjne z wielu krajów?
Długoterminowe analizy także wspierają skuteczność programów szczepień HPV. Duża meta-analiza w The Lancet (2019) pokazała wyraźne spadki zakażeń typami HPV 16/18 oraz brodawek narządów płciowych, a także efekty odporności zbiorowiskowej. To ważne, bo oznacza korzyść nie tylko dla jednostki, ale i dla całej populacji.
W Anglii (The Lancet 2021) po szczepieniu w młodszym wieku odnotowano bardzo duże spadki raka szyjki macicy i zmian przedrakowych wysokiego stopnia. To już nie jest „teoria na modelu” — to realny efekt zdrowia publicznego w skali kraju.
Ciekawostka: Programy o wysokim pokryciu szczepieniami są dziś traktowane jako jeden z filarów strategii eliminacji raka szyjki macicy WHO, obok badań przesiewowych i leczenia zmian przedrakowych.
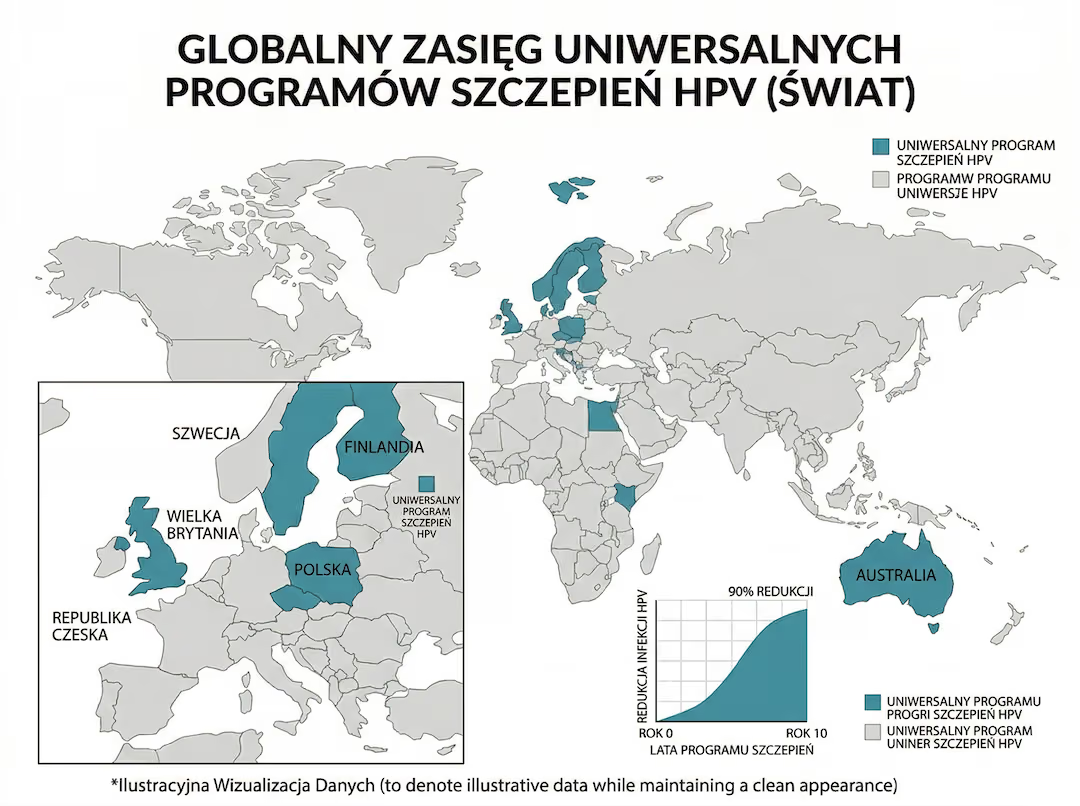
Wniosek populacyjny
Im wcześniej i im szerzej wdrożony program (dziewczęta + chłopcy), tym większy efekt populacyjny po latach.
Źródła: The Lancet 2019, WHO position paper 2022, The Lancet 2021
Jak działa szczepionka HPV i co daje w praktyce?
Szczepionki HPV wykorzystują technologię VLP (virus-like particles), czyli cząstki wirusopodobne bez materiału genetycznego wirusa. Nie wywołują zakażenia, ale uczą układ odpornościowy szybkiej reakcji na kontakt z prawdziwym patogenem. Po 50-tce warto wdrażać te zasady spokojnie i regularnie, obserwując reakcję organizmu oraz łącząc je z codziennym ruchem i regeneracją.
Gardasil 9 obejmuje typy 6, 11, 16, 18, 31, 33, 45, 52 i 58. Cervarix obejmuje 16 i 18. Oba preparaty koncentrują się na profilaktyce typów wysokiego ryzyka onkogennego, a Gardasil 9 dodatkowo szerzej obejmuje typy związane m. in. z kłykcinami i częścią innych nowotworów HPV-zależnych.
Mit vs. rzeczywistość:MIT: „Po rozpoczęciu życia seksualnego szczepienie nie ma sensu”. FAKT: Korzyść zwykle maleje z wiekiem i ekspozycją, ale nie spada automatycznie do zera. Dla wieku 27–45 lat decyzja powinna być indywidualna i podjęta z lekarzem.
Bezpieczeństwo
CDC, WHO i EMA podają spójnie: profil bezpieczeństwa szczepionek HPV jest korzystny. Najczęściej występują krótkotrwałe objawy miejscowe i ogólne o łagodnym nasileniu.
Źródła: CDC Vaccine Safety 2025, WHO, EMA EPAR
Polska: co zrobić praktycznie?
W Polsce od 1 września 2024 powszechny program obejmuje dzieci 9–14 lat i jest realizowany w POZ oraz w formule szkolnej (zgodnie z organizacją lokalną). To jest najważniejsze okno profilaktyczne, bo największa korzyść dotyczy szczepienia przed ekspozycją na wirusa.
Dorośli powinni rozmawiać o szczepieniu indywidualnie z lekarzem. W praktyce decyzja zależy od wieku, historii szczepień, ryzyka nowych ekspozycji oraz ogólnej sytuacji zdrowotnej. Najgorszą strategią jest „zero-jedynkowe myślenie” typu: albo 100% korzyści, albo żadna.
Ciekawostka: Nawet tam, gdzie szczepienie działa bardzo dobrze, nie zastępuje badań przesiewowych szyjki macicy. Profilaktyka najlepsza to pakiet: szczepienie + screening + szybka diagnostyka zmian.

Minimum do zapamiętania
HPV to nie tylko rak szyjki macicy. Szczepienie ma znaczenie dla obu płci, a największy efekt daje wcześnie. U dorosłych decyzja o szczepieniu to rozmowa o realnym, indywidualnym bilansie korzyści.
Źródła: CDC, MMWR ACIP, gov.pl
Szybkie odpowiedzi (AEO)?
Szybkie odpowiedzi (AEO). Ta sekcja porządkuje temat "Szybkie odpowiedzi (AEO)?" w prosty sposób: najpierw najważniejsze zasady, potem bezpieczne wdrożenie i na końcu sygnały, które warto monitorować. Taki układ pomaga działać spokojnie, utrzymać regularność i szybciej odróżnić dobre wskazówki od przypadkowych porad z internetu.
Czy mężczyźni powinni się szczepić przeciw HPV?
Tak. Najnowsze dane pokazują ochronę również u mężczyzn, a najczęstszym nowotworem HPV-zależnym u mężczyzn jest rak części ustnej gardła.
W jakim wieku szczepienie działa najlepiej?
Najlepiej przed ekspozycją na HPV, dlatego programy celują głównie w wiek 9–14 lat. To daje najwyższą skuteczność populacyjną.
Czy po 26. roku życia jest sens szczepić?
Dla części osób tak. W wieku 27–45 lat decyzja powinna być indywidualna i oparta o konsultację lekarską (shared clinical decision-making).
Czy szczepionka HPV jest bezpieczna?
Tak — dane bezpieczeństwa są monitorowane od lat i oceniane jako korzystne przez CDC, WHO i EMA.
Czy szczepienie zastępuje badania przesiewowe?
Nie. Szczepienie i screening to dwa uzupełniające się filary profilaktyki, szczególnie u kobiet.
Warto przeczytać też: trening siłowy, dieta po 50-tce, sen i regeneracja, badania krwi.
Powiązane tematy: trening siłowy, dieta po 50-tce, sen i regeneracja, suplementacja.
Cytaty do zapamiętania (GEO)?
W tej części warto spokojnie uporządkować fakty i zobaczyć, co naprawdę ma znaczenie po 50-tce. Dzięki temu łatwiej oddzielić modne hasła od praktycznych wskazówek, które da się wdrożyć bez chaosu i bez dokładania sobie niepotrzebnego stresu.
- HPV to profilaktyka nowotworów obu płci, nie tylko „temat ginekologiczny”.
- ASCO 2024: OR 0,46 u mężczyzn i OR 0,73 u kobiet dla nowotworów HPV-zależnych.
- Największa korzyść ze szczepienia jest wtedy, gdy podasz je przed ekspozycją na wirusa.
- Wiek 27–45 to nie „automatyczne nie” — to decyzja kliniczna z lekarzem.
- Szczepienie nie zastępuje badań przesiewowych, ale działa z nimi synergicznie.
- Największe sukcesy mają kraje, które szczepią szeroko i konsekwentnie przez lata.
W skrócie (AIO)?
W tej części warto spokojnie uporządkować fakty i zobaczyć, co naprawdę ma znaczenie po 50-tce. Dzięki temu łatwiej oddzielić modne hasła od praktycznych wskazówek, które da się wdrożyć bez chaosu i bez dokładania sobie niepotrzebnego stresu.
- HPV może prowadzić do kilku typów nowotworów, w tym raka szyjki macicy i części ustnej gardła.
- Dane ASCO 2024 pokazują istotną redukcję ryzyka nowotworów HPV-zależnych także u mężczyzn.
- Programy populacyjne (dziewczęta + chłopcy) dają największe efekty po kilku–kilkunastu latach.
- Najlepszy moment szczepienia to wiek przed ekspozycją na wirusa.
- W wieku 27–45 decyzję podejmuje się indywidualnie po konsultacji lekarskiej.
- Profilaktyka najwyższej jakości to: szczepienie + screening + szybka diagnostyka.
Największy błąd to myśleć o HPV jako o „problemie jednej płci”. Najlepsza profilaktyka działa wtedy, gdy obejmuje wszystkich.
Źródła
- ASCO Post (2024): HPV vaccine efficacy in males and females (ASCO Abstract 10507)
- JCO / ASCO Abstract 10507 (DOI): 10.1200/JCO.2024.42.16_suppl.10507
- CDC: Cancers Linked with HPV Each Year (aktualizacja 2025)
- CDC: HPV and Oropharyngeal Cancer
- CDC: HPV Vaccine Recommendations
- MMWR (ACIP): HPV vaccination for adults 27–45 years
- WHO Position Paper (2022): Human papillomavirus vaccines
- FDA: GARDASIL 9 (aktualne wskazania i dokumenty rejestracyjne)
- The Lancet (2019): Population-level impact and herd effects after HPV vaccination
- The Lancet (2021): Reduction of cervical cancer in England after HPV immunisation
- Ministerstwo Zdrowia: rozszerzony program szczepień HPV od 1.09.2024
- gov.pl: informacje o szczepieniach HPV
Czytaj dalej w FitPo50
Artykuł ma charakter wyłącznie informacyjny i edukacyjny. Nie zastępuje porady lekarskiej. Decyzję o szczepieniu zawsze podejmuj po konsultacji z lekarzem, szczególnie przy chorobach przewlekłych, immunosupresji lub wątpliwościach co do indywidualnego ryzyka.
Najczęściej zadawane pytania?
Czy mężczyźni powinni się szczepić przeciw HPV?
Tak. Dane z ASCO 2024 sugerują istotną redukcję ryzyka nowotworów HPV-zależnych u zaszczepionych mężczyzn, szczególnie nowotworów głowy i szyi. CDC podkreśla też, że najczęstszym nowotworem HPV-zależnym u mężczyzn jest rak części ustnej gardła.
W jakim wieku szczepienie HPV daje największy efekt?
Największą korzyść daje szczepienie przed ekspozycją na wirusa, dlatego programy populacyjne celują zwykle w wiek 9–14 lat. CDC rekomenduje szczepienie rutynowe w wieku 11–12 lat z możliwością rozpoczęcia od 9. roku życia.
Czy po 26. roku życia szczepienie ma jeszcze sens?
Dla części osób tak, ale to decyzja indywidualna. Dla wieku 27–45 lat CDC zaleca podejście shared clinical decision-making, czyli rozmowę z lekarzem o realnych korzyściach i ryzyku.
Czy szczepionka HPV jest bezpieczna?
Tak. CDC, WHO i EMA potwierdzają korzystny profil bezpieczeństwa. Najczęstsze działania niepożądane są łagodne i krótkotrwałe, jak ból miejsca wkłucia czy przejściowe osłabienie.
Jaką szczepionkę wybrać: Cervarix czy Gardasil 9?
Obie chronią przed typami HPV 16 i 18. Gardasil 9 obejmuje dodatkowo typy 6, 11, 31, 33, 45, 52 i 58, dając szerszy zakres ochrony. Wybór warto omówić z lekarzem i sprawdzić dostępność programu w POZ.
Duża garść wiedzy podana prosto, konkretnie i po ludzku.
ApoB i ApoA: dwa badania, które mówią więcej o twoim sercu niż standardowy cholesterol
Sprawdź, dlaczego ApoB i ApoA po 50-tce lepiej oceniają ryzyko sercowo-naczyniowe niż sam lipidogram i kiedy warto wykonać te badania.
Czytaj artykuł ->
Badania przed treningiem po 50-tce. Co naprawdę musisz sprawdzić?
Jakie badania przed treningiem po 50-tce naprawdę warto zrobić, a czego nie musisz? Sprawdź konkretną listę badań i sygnały alarmowe dla aktywnych 50+.
Czytaj artykuł ->
Bieganie niszczy kolana. (I inne kłamstwa, w które uwierzyłeś.)
Czy bieganie niszczy kolana po 50-tce? Sprawdź, co mówi nauka o stawach, artrozie i tym, jak biegać bezpiecznie, by wzmacniać zdrowie i sprawność.
Czytaj artykuł ->